
Полная версия:
Нейрореабилитация. Часть 2
В каждом периоде травматической болезни спинного мозга лечебная физкультура имеет свои особенности. Они касаются цели, выбора комплекса движений, их темпа, объема и силы, а также количества частной и общей нагрузки. К концу 1-й недели после травмы назначается лечебный массаж, приемы которого обусловлены тонусом мышц. В это же время вводится ранняя тренировка ортостатической функции с применением поворотного стола-вертикализатора. Важно помнить, что при ранней двигательной активации больного недопустимы перегрузки. В промежуточном периоде травматической болезни лечебная физкультура ориентирована на функциональную реституцию. Занятия усложняются, увеличиваются параметрические показатели – сила, амплитуда и скорость упражнений. Усиление афферентной сигнализации с периферии способствует перестройке интегративной деятельности спинного мозга. Повышение активности центров различной модальности в процессе реинтеграции ведет к увеличению потока эфферентных импульсов. При спастических параличах и парезах первоочередными являются приемы, устраняющие или уменьшающие дисбаланс мышц-антагонистов. При вялых парезах ведущее значение будут иметь усиление афферентации с проприорецепторов, стимулирующие занятия, регуляция позы. При частичных повреждениях спинного мозга, когда некоторые проводники сохранены, включение дополнительных интернейронов при образовании новых рефлекторных реакций взамен утраченных обеспечивает развитие движений в объеме, достаточном для функционального восстановления. В резидуальной стадии травматической болезни лечебная физкультура закрепляет достигнутый уровень двигательной активности и приспособление больного к имеющемуся дефекту. Дифференцированный подход к выбору вида упражнений ориентирован по виду паралича, срокам травмы, степени компенсации больного, по принципу этапности и индивидуализации лечения. При этом для выполнения упражнений в парализованных конечностях могут использоваться облегчающие положения и различные вспомогательные приспособления. Все методы лечебной гимнастики у больных с последствиями позвоночно-спинномозговой травмы можно сгруппировать таким образом:
1. Мобилизующие упражнения – проводятся обычно в форме утренней гигиенической гимнастики с элементами дыхательной гимнастики и силовых упражнений. Основные физические усилия при этом приходятся на здоровые мышцы, денервированные мышцы включаются в работу пассивно – самим больным или с помощью инструктора.
2. Разработка произвольных движений в отдельных суставах конечности путем воспитания активного регулирования мышечного напряжения, расслабления и реципрокных сокращений мышц-антагонистов данного сегмента конечности. Локальные задачи данного вида тренировок: увеличить объем и силу в определенной мышце или группе мышц, стимулировать восстановление движений в них. Аналитическая гимнастика включает приемы идеомоторных упражнений, динамические тренировки отдельных мышц в изотоническом режиме.
3. Корригирующая гимнастика – у больных с травматической болезнью спинного мозга применяется в качестве лечения положением и функциональных приемов. В том и в другом случае задача состоит в коррекции деформаций, уменьшении мышечного гипертонуса и гиперспастичности, усилении ослабевших и растянутых мышц до нормальной мышечной изотонии, формировании правильных координаторных отношений, борьбе с патологическим двигательным стереотипом.
4. Функциональная гимнастика: общеукрепляющая лечебная гимнастика. Данный вид кинезотерапии решает общие задачи, которые ставятся при лечении движением. Такие упражнения включают во все гимнастические комплексы в чередовании со специальными мероприятиями. Общеукрепляющая гимнастика в форме неспецифических элементарных гимнастических упражнений общего характера направлена на активацию сердечно-сосудистой системы, дыхания, улучшение обменно-эндокринных и вегетативных функций. Постепенно в ходе занятий общеукрепляющие упражнения заменяют специальными. Важно то, что направленные гимнастические мероприятия по моторно-висцеральным рефлексам стимулируют деятельность внутренних органов. Дыхательная гимнастика. Цель – способствовать уменьшению застойных явлений в легких путем освобождения бронхов от скопившегося секрета и повышения легочной вентиляции. Дыхательные нарушения особенно часто возникают у больных с травмой шейного отдела позвоночника и спинного мозга. Поэтому дыхательную гимнастику следует включать в лечебные комплексы у всех больных с высокой локализацией повреждения. Лечебная гимнастика при нейрогенных расстройствах мочеиспускания. Основная цель гимнастических упражнений при спинальных нарушениях мочеиспускания – способность нормализации функций сфинктерного аппарата мочевого пузыря. В лечебный комплекс входят упражнения для мышц брюшного пресса, спины, промежности, а также упражнения с брюшным дыханием, напряжением мышц живота, разнообразными движениями ног.
5. Лечебная гимнастика при моторной кишечной дисфункции. При атоническом кишечном синдроме применяются упражнения для брюшного пресса, выполняемые в быстром темпе, позные статические упражнения, пассивно-активные сгибания и разгибания ног.
6. Координационная гимнастика направлена на воспитание физиологичных координационных соотношений между разными группами мышц и формирование целостных двигательных актов. Выработка ритмичных координированных движений заключается в соблюдении следующих приемов: регулярной систематической отработки активного сгибания-разгибания, отведения-приведения и ротации конечностей; чередования медленных и быстрых диагональных движений; отработки однонаправленных и разнонаправленных симметричных движений.
7. Функциональная гимнастика кисти. Движения кисти обеспечиваются не только собственными мышцами, но в порядке координации мышечной работы также сокращением других мышц, анатомически автономных.
8. Тренировка пространственного перемещения. Обучение ходьбе начинается с переводом больного в вертикальное положение. Обучение больного пространственному перемещению следует начинать только после достижения им функционально значимых произвольных напряжений в мышцах, обеспечивающих как статику, так и кинематику. Занятия проводят поэтапно, при этом используют фиксирующие аппараты и дополнительные средства опоры: 1-й этап – перевод больного в вертикальное положение (рис. 16); 2-й этап постановка больного на ноги в аппаратах за гимнастическими брусьями; 3-й этап отработка разноплановых движений ногами. Учитывая, что в будущем при ходьбе больному придется пользоваться подручными средствами, включают упражнения на укрепление мышц плечевого пояса: одновременный перенос двух ног вперед и назад в упоре на руки; 4-й этап выработка динамического стереотипа ходьбы; 5-й этап обучение передвижению с подручными средствами; 6-й этап передвижение с подручными средствами в усложненных условиях; 7-й этап безаппаратная ходьба.

Рисунок 16. Стендер-вертикализатор
На всех этапах вертикализации больных с позвоночно-спинномозговой травмой должны широко применяться роботизированные системы реабилитации: роботизированная терапия на комплексе «Lokomat» и аналоговых дает возможность проведения интенсивной локомоторной терапии с обратной связью; точная динамическая поддержка массы тела оптимизирует физиологическую тренировку ходьбы; специально созданная динамическая подвесная система позволяет равномерно разгрузить массу тела пациента, способствуя тем самым созданию условий для более физиологичной ходьбы и оптимальной сенсорной стимуляции; возможность корректировать значения разгрузки массы тела позволяет проводить тренировки детей и пациентов с небольшим весом; автоматизирование процесса подъема пациента, разгрузки его массы позволяет оперативно регулировать тренировочное занятие; уровень поддержки массы тела может быть точно задан для нужд каждого пациента, гарантируя оптимальные условия тренировки; при использовании «Lokomat» (даже при проведении интенсивной двигательной терапии у «проблемных» пациентов) тренировочную сессию в состоянии проводить всего один специалист.
Гимнастические упражнения в воде, или гидрокинезотерапия, в практике восстановительного лечения больных, перенесших позвоночно-спинномозговую травму, занимают важное место. Преимущества гидрокинезотерапии: 1) гимнастика проводится в антигравитационных условиях, когда минимальные мышечные сокращения способны вызвать полный объем движений в паретичных конечностях; 2) вода естественным образом оказывает сопротивление движению. Поскольку это сопротивление действует мягко, оно легче преодолевается мышцами, при этом мышцы испытывают тренирующее влияние; 3) давление воды на грудную клетку оказывает сопротивление вдоху, но способствует выдоху. Тем самым осуществляется дыхательная гимнастика и мягким щадящим образом укрепляются мышцы, участвующие в акте дыхания; 4) в воде работа системы кровообращения протекает более напряженно, что требует дополнительных энергозатрат, а при выполнении двигательных упражнений в упругой среде за счет увеличения преодолевающей работы эти показатели еще более повышаются. Таким образом, повышается работоспособность и физическая выносливость, что необходимо для проведения остальных реабилитационных мероприятий. Можно выделить 3 методических подхода в применении гимнастики в воде: 1) гимнастика для отдельных конечностей и их сегментов в ванне; 2) гимнастика в ванне; 3) гимнастика и обучение ходьбе в бассейне.
Среди больных, перенесших позвоночно-спинномозговую травму, только 5—10% могут обслуживать себя, 20—30% обслуживают себя частично, у остальных возможность самообслуживания утрачена полностью. В острой стадии раннего периода травматической болезни спинного мозга лишь больные с низким уровнем травмы и нижним парапарезом способны частично к элементарному самообслуживанию, у остальных такая способность утрачена. Роль эрготерапии в реабилитации спинальных больных: 1) имеет высокую социальную значимость; 2) снижает зависимость больного от окружающих; 3) позволяет выполнять некоторые рабочие операции; 4) оказывает важное психотерапевтическое влияние на больного, способствует формированию его активных установок на лечение. Такое восстановление возможно на основе достигнутого уровня двигательной активности. К нему приступают не ранее 3—4 мес. после травмы, когда достигнут определенный уровень физической подготовленности и адаптации. В противном случае неуспех может только нанести дополнительную психическую травму больному, снизить активную позицию в занятиях или вовсе вызвать отказ от них. Для отработки функциональных движений в кистях рук применяют учебно-тренировочные стенды с закрепленными на них предметами, с которыми больному предстоит общаться в быту (водопроводный кран, телефон, штепсель, различные замки, задвижки, застежки и т.п.). От степени овладения этими манипуляциями зависит переход к тренировкам функции тонкого захвата, обеспечивающей застегивание пуговиц, шнуровку, завязывание. Первоначально занятия также следует проводить на стендах или макетах (рис. 17).

Рисунок 17. Эрготерапия и развитие бытовых навыков
Овладев этими движениями, больной может уже самостоятельно одеваться. Одновременно проводятся тренировки в проведении простейшего туалета – умывание, чистка зубов, причесывание, бритье. Следующим этапом тренировок является восстановление навыка письма. При этом для обучения применяют ручки, карандаши, фломастеры с утолщенным корпусом, оснащенные ременными креплениями и кольцевым приспособлением. Многие больные в процессе занятий переходят к обычным письменным принадлежностям. Главным критерием эффективности реабилитации может быть только функциональное восстановление, полное либо частичное. Только активная тактика может обеспечить успех реабилитации больных травматической болезнью спинного мозга. Эффективность лечебной физкультуры повышается, если она применяется в комплексе с физическими методами лечения и медикаментозными средствами направленного действия. Восстановление утраченных функций под влиянием лечебной физкультуры достижимо только у больных с устраненной компрессией спинного мозга, восстановленной анатомической целостью позвоночного канала и стабилизацией позвонков. В остальных случаях возможно лишь приспособление к дефекту.
НЕЙРОРЕАБИЛИТАЦИЯ ПРИ ПОЛИНЕЙРОПАТИЯХ
Введение
Полинейропатия, как патологический процесс, представляет собой множественное поражение периферических нервов. Клинические проявления полинейропатии, как правило, многообразны и имеют различную степень выраженности. Среди основных признаков полинейропатии можно выделить сенсорные нарушения, нейропатическую боль, мышечную атрофию и слабость, снижение и угнетение глубоких рефлексов, а также ряд вегетативных симптомов (ортостатическая гипотензия, нарушение функции тазовых органов).
Существует целый ряд классификаций полинейропатий, выделяющих состояния, обусловленные генетическим дефектом, либо развившиеся в ответ на травматические, токсические, воспалительные и иные факторы. Также выделяют нейропатии при системных заболеваниях, дисметаболические и паранеопластические, развивающиеся при злокачественных новообразованиях. В соответствии с различными классификациями можно выделить около 100 различных причин возникновения полинейропатий. По этиологии следует различать семь основных групп нейропатий:
1) воспалительные и инфекционные полинейропатии (дифтерия,
ВИЧ);
2) токсические полинейропатии, в том числе лекарственные;
3) травматические;
4) наследственные полинейропатии (полинейропатия Шарко—Мари—Тута и др.);
5) аутоиммунные полинейропатии;
6) дисметаболические полинейропатии;
7) паранеопластические полинейропатии (возникающие вторично
на фоне злокачественных опухолей).
Различные факторы, вызывающие полинейропатию, чаще всего сначала раздражают нервные волокна (вызывая симптомы раздражения), а затем приводят к нарушению функции этих нервов (вызывая так называемые симптомы выпадения).
К симптомам раздражения относят:
– тремор (дрожание конечностей);
– болезненные судороги в мышцах (крампи);
– фасцикуляции (непроизвольные сокращения отдельных мышечных пучков, которые видны невооруженным взглядом);
– парестезии (ощущение ползания мурашек по коже);
– боль в мышцах, кожи;
– повышение артериального (кровяного) давления из-за вовлечения нервов, регулирующих функцию сердца и сосудов;
– тахикардия – учащенное сердцебиение.
К симптомам выпадения относят:
– мышечную слабость, например, в руках или ногах. Чаще всего слабость появляется в мышцах, наиболее далеко расположенных от головы (это называется дистальным расположением), поэтому сначала развивается слабость в передней группе мышц голени (при этом человек с трудом может ходить на пятках), затем слабость распространяется на заднюю группу мышц голени (что приводит к невозможности ходить на цыпочках). В других случаях, например при отравлении свинцом, развивается полинейропатия с мышечной слабостью преимущественно в разгибателях пальцев кисти;
– снижение мышечного тонуса;
– атрофия мышц (их истончение);
– гипестезия – снижение чувствительности кожи (чаще конечно-
стей). В классическом варианте чувствительность снижается в дистальных частях конечностей в виде «носков и перчаток»;
– шаткость походки при ходьбе с закрытыми глазами – результат
повреждения нервов, обеспечивающих поступление в головной мозг информации о взаимном расположении конечностей в пространстве.
При закрытии глаз это приводит к полной потере информации о положении ног и рук, что приводит к нарушению равновесия;
– головокружение, ощущение дурноты и мелькание мушек перед глазами при переходе из положения лежа в положение стоя – результат нарушения функции нервов, обеспечивающих изменение тонуса венозных сосудов ног. При этом при переходе в положении стоя кровь продолжает оставаться в венах ног, что приводит к кислородному голоданию головного мозга. Это называется ортостатическим коллапсом;
– фиксированный пульс – присутствует постоянная частота сокращения сердца, так как функция нервов, регулирующих работу сердца, при некоторых полинейропатиях утрачивается;
– склонность к запорам – из нарушения функции нервов, обеспечивающих работу желудочно-кишечного тракта;
– гипогидроз – сухость кожи из-за недостаточного потоотделения.
По преобладающему механизму повреждения нервов выделяют следующие формы полинейропатии:
– демиелинизирующие – развитие заболевания связано в большей степени с распадом миелина (специального белка, окутывающего нервные волокна и обеспечивающего быстрое проведение нервного импульса по нервам). Этот вид полинейропатии имеет более благоприятный прогноз при соответствующем лечении;
– аксональные – развитие заболевания связано с нарушением функции аксона, центрального стержня нерва, с помощью которого осуществляется его питание. Это вид полинейропатии сопряжен с более тяжелым течением и худшим прогнозом к восстановлению;
– нейропатические – связаны с поражением тел нервных клеток.
По преобладанию поражения нервов с той или иной функцией выделяют следующие формы полинейропатии:
– сенсорную – в клинической картине преобладают признаки вовлечения в процесс чувствительных нервов (онемение, жжение, боль);
– моторную – преобладают признаки поражения двигательных волокон (мышечная слабость, атрофия (истончение) мышц);
– сенсомоторную – имеются симптомы поражения одновременно
чувствительных и двигательных волокон;
– вегетативную – в клинической картине преобладают признаки вовлечения в процесс вегетативных нервов, то есть обеспечивающих функционирование внутренних органов, и другие физиологические акты, например, потоотделение, учащенное сердцебиение, склонность к запорам, сухость кожи;
– смешанную – имеются признаки поражения всех видов нервов.
Как патологический процесс, полинейропатии могут осложнять течение ряда других заболеваний, развиваясь вторично (например, полинейропатии, ассоциированные с сахарным диабетом, злокачественными заболеваниями и многие другие). Такие варианты полинейропатий не только снижают качество жизни пациента, вызывая выраженный функциональный дефицит, но и существенно ухудшают прогноз основного заболевания. В настоящее время в лечении основных видов полинейропатий используется принцип патогенетической терапии, при этом лечение основного заболевания не всегда эффективно в отношении уже развившегося неврологического дефицита. Методы немедикаментозного лечения, применяемые в комплексе с лекарственной терапией, на практике демонстрируют высокую эффективность при коррекции явлений полинейропатии.
Оценка неврологического и функционального дефицита у пациентов с полинейропатией
Комплексная оценка неврологического и функционального дефицита у пациентов с полинейропатией предполагает определение мышечной силы, поверхностной (болевая, температурная) и глубокой чувствительности (вибрационная, суставно-мышечной чувство), оценку вегетативных проявления в случае явлений автономной полинейропатии (склонность к ортостатическим реакциям, наличие нарушений функций тазовых органов), оценку субъективных проявлений полинейропатии при расспросе пациента (наличие жалоб на онемение, жжение, парастезии и другие симптомы), выявление нейропатической боли. С целью всесторонней оценки проявлений полинейропатии следует в том числе использовать шкальную оценку.
Для оценки мышечной силы следует использовать шестибальную шкалу оценки мышечной силы Ловетта (таб. 3).
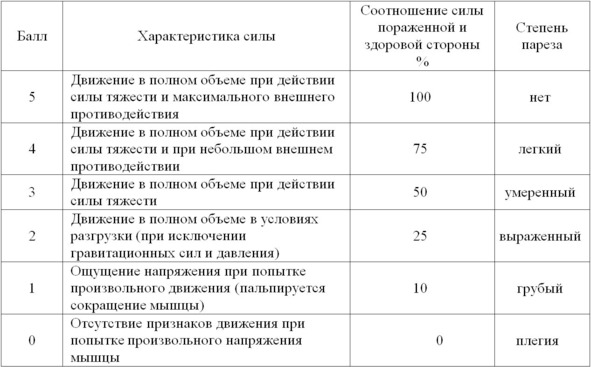
Таблица 3. Шкала Ловетта
При исследовании поверхностной болевой чувствительности специальной неврологической безопасной иглой или колесиком наносят раздражение в симметричных участках тела.
Вибрационную чувствительность следует оценивать градуированным камертоном по Рюдель-Сейферу, устанавливая камертон в симметричных участках конечностей и туловища в проекции костных выступов. Нормальным значением вибрационной чувствительности при использовании градуированного камертона Рюдель-Сейфера считается значение в 8 единиц.
При исследовании суставно-мышечного чувства оценивают проприоцептивную чувствительность – одну из наиболее важных функций сенсорной системы. Как правило, вначале исследуют суставно-мышечное чувство в большом пальце стопы и пальцах кисти. Больного просят, не открывая глаз, полностью расслабить конечность, которую предстоит исследовать. Исследование чувствительности в большом пальце стопы следует начинать в нейтральном положении пальца. Затем палец легко сжимают по бокам большим и указательным пальцами и перемещают в тыльном или подошвенном направлении, а больного просят определить, куда движется палец: вверх или вниз. Если больной совершил ошибки в определении направления пассивных движений большого пальца стопы, необходимо таким же образом проверить пассивные движения в голеностопном и коленном суставах. Подобным образом исследуют суставно-мышечное чувство в проксимальном межфаланговом суставе указательного пальца кисти и при наличии патологических изменений остальных суставов пальцев руки – лучезапястного и локтевого суставов.
При динамической оценке и объективизации функционального дефицита при полинейропатиях следует использовать расширенную оценку по шкалам. При определении стадии полинейропатии можно использовать шкалу с критериями диагностики и стадии полинейропатии по P. J. Dyck, 1988 г. (таб. 4). К критериям диагностики по P. J. Dyck относятся:
1) исследование проведения импульсов по моторным и сенсорным
нервным волокнам;
2) данные неврологического осмотра;
3) количественное тестирование двигательных, сенсорных и вегетативных функций;
4) наличие симптомов (субъективных проявлений) полинейропатии.
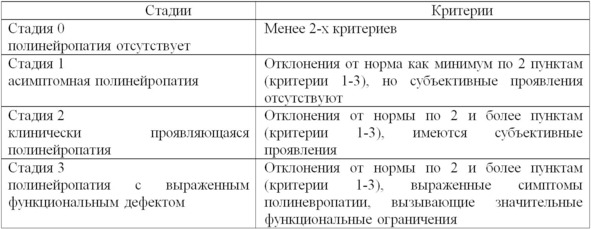
Таблица 4. Стадии полинейропатии (Dyck P..J. 1988 г.)
С целью оценки выраженности полинейропатии рекомендуется использовать шкалу NDS (Neuropathy Disability Score), часто применяемую в клинической практике для оценки диабетической нейропатии (таб. 5).
Для объективизации оценки нейропатических ощущений пациентов можно рекомендовать шкалу (вопросник) нейропатического симптоматического счета (ШНСС) (таб. 6).
Для подсчета по ШНСС рекомендуется заполнение опросника, в котором проводится анализ наличия и выраженности следующих симптомов нейропатии: парестезии, жжения, онемения, боли, судорог, гиперестезии. Каждому симптому присваивается балл: 0 баллов при его отсутствии, 1 балл при наличии симптома и 2 балла при усилении симптоматики ночью. Общая сумма баллов составляет значение ШНСС от 0 до 18 баллов.
С учетом преимущественного поражения дистальных отделов нижних конечностей, типичных при различных вариантах периферической нейропатии, проводится углубленная оценка проявлений нейропатии согласно шкале симптомов нейропатии в нижних конечностях (NIS-LL: Neuropathy Impairtment Scale – Lower Limbs) по V. Brill (1999), включающей в себя оценку как моторного, так и сенсорного компонентов нейропатии (таб. 7).
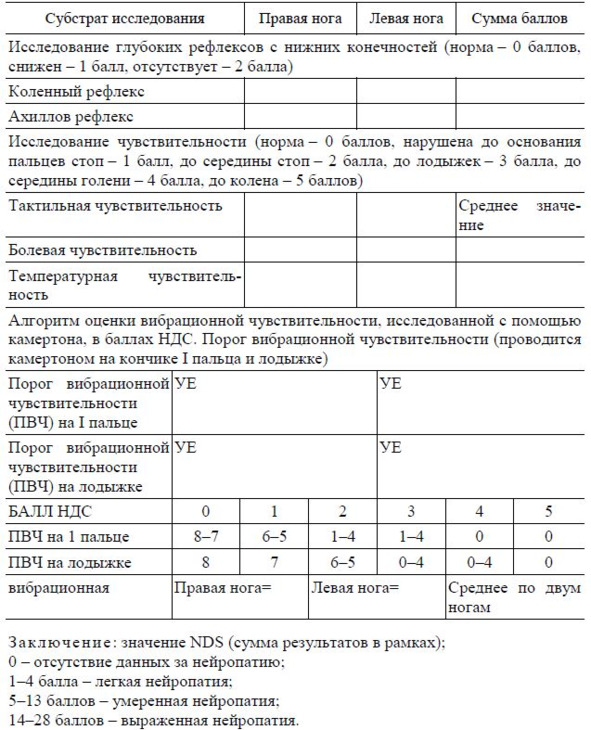
Таблица 5. Шкала неврологических расстройств
Оценка моторного компонента включает в себя оценку мышечных групп: сгибатели бедра, разгибатели бедра, сгибатели голени, разгибатели голени, тыльные сгибатели стопы, подошвенные сгибатели стопы, разгибатели большого пальца, сгибатели большого пальца. Показатель оценки моторного компонента выражается в баллах от 0 до 4. Оценка сенсорных функций и сухожильных рефлексов включает в себя оценку коленного и ахиллова рефлексов в баллах от 0 до 2. Оценка производится с каждой стороны отдельно. Суммарная оценка моторного компонента нейропатии колеблется от 0 (норма) до 64 (полный паралич) баллов. Суммарный балл сенсорного компонента колеблется от 0 до 8 (выпадение обоих рефлексов) баллов.
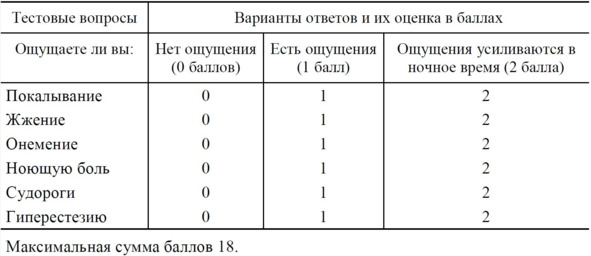
Таблица 6. Шкала ШНСС
Объективизация характеристик болевого синдрома и сенсорных симптомов является важным компонентом дифференциальной диагностики различных типов боли при полинейропатии, с этой целью можно использовать Лидскую шкалу оценки нейропатической боли (LANSS: Leeds Assesment of Neuropathic symptoms and Signs, M. Bennett, 2001). В ходе собеседования по шкале LANSS оценивается степень выраженности дизестезии, аллодинии и болезненной реакции на тепло, а также наличие острой пароксизмальной боли и вегетативной дисфункции. Кроме того, проводится диагностика вызванных сенсорных симптомов: клинические тесты на аллодинию (боль и неприятные ощущения, вызванные прикосновением ваты) и на гиперальгезию (усиленный ответ на булавочный укол). Для определения вклада нейропатических механизмов в испытываемую пациентом боль производят подсчет баллов. Если сумма> 12, то у пациента наиболее вероятны нейропатические механизмы формирования боли. В ряде исследований было показано, что LANSS обладает высокой чувствительностью и специфичностью не только в отношении дифференциальной диагностики нейропатической и ноцицептивной боли, но и при оценке эффективности различных методов лечения.

