
Полная версия:
Нейрореабилитация. Часть 2
– сглаживание носогубной складки;
– уголок рта опущен;
– веки широко раскрыты, при их закрытии наблюдается лагофтальм – остается светлая, видимая полоска склеры;
– снижаются или полностью прекращаются вкусовые ощущения на передней трети поверхности языка;
– нарушается функция глаз – появляется сухость или наоборот слезотечение. Заметное выделение слез происходит при приеме и пережевывании продуктов питания;
– больной не может вытянуть губы, возможно вытекание пищи из приоткрытой половины рта;
– в первые дни заболевания отмечается обострение слуха – появляется болезненность при громких звуках (гиперакузия);
– перед развитием всей симптоматики наблюдается резкая болезненность за ухом;
– попытка наморщить лоб заканчивается неудачей – кожа этой области остается полностью гладкой.
Наиболее часто в литературе упоминается вариант определения степени функциональной способности мимических мышц при нарушениях VII пары черепно-мозговых нервов, предложенный американскими отоларингологами W.F. House, D.E. Brackmann (1985) (таб. 9).
В 2009 г. шкала определения парезов лицевого нерва ими была усовершенствована. Кроме того, можно использовать классификацию по трем степеням тяжести:
Легкая степень. Асимметрия лица выражена не сильно – возможен небольшой перекос рта на пораженной стороне, пациент с трудом, но может нахмурить мышцы брови, полностью закрыть глаз.
Парез средней степени тяжести проявляется уже лагофтальмом, отмечаются незначительные движения в верхней половине лица.
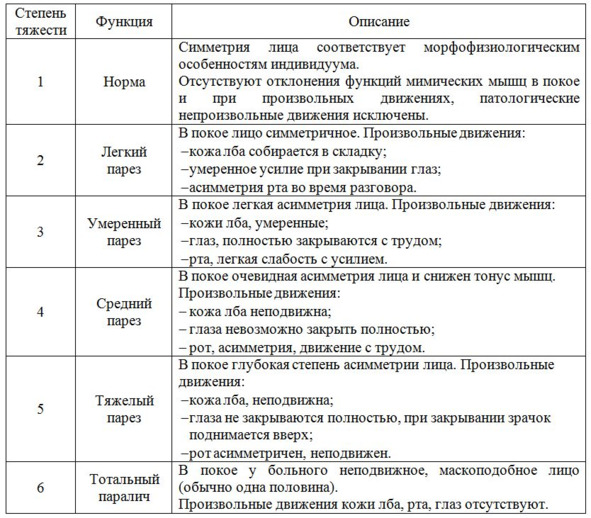
Таблица 9. Шкала Хауса—Бракманна
При просьбе выполнить движения губами или надуть щеку отмечается их неполное выполнение.
Тяжелая степень пареза проявляется выраженной асимметрией – рот заметно перекошен, глаз на пораженной стороне почти не закрывается. Не выполняются простые движения, в которых должны участвовать мимические мышцы.
В некоторых случаях парезы сопровождаются патологическими синкинезиями – содружественными произвольными и непроизвольными движениями разных групп мышц, например: опускание века сопровождается подниманием угла рта (веко-губная синкинезия); опускание век сопровождается наморщиванием лба (веко-лобная синкинезия); зажмуривание глаз сопровождается напряжением мышцы шеи (веко-платизменная синкинезия); подмигивание сопровождается напряжением крыла носа той же стороны (Гюйе-синкинезия).
В первую очередь важно дифференцировать центральный и периферический парез лицевого нерва. Центральный парез (односторонняя слабость мышц нижних отделов лица) всегда развивается при поражении нервной ткани выше двигательного ядра лицевого нерва на противоположной от очага стороне. Центральный парез мимических мышц обычно возникает при инсульте и часто сочетается с появлением очаговой неврологической симптоматики на противоположной очагу стороне. Периферический парез (односторонняя слабость мышц всей половины лица) всегда развивается при поражении лицевого нерва от двигательного ядра до места выхода из шилососцевидного отверстия на одноименной стороне. При этом выделяют симптомы внутричерепного поражения периферического отдела лицевого нерва и поражения лицевого нерва в костном канале височной кости.
Синдром Мийяра—Гюблера—Жюбле возникает вследствие мозгового инсульта при одностороннем патологическом очаге в нижней части моста мозга и поражении при этом ядра лицевого нерва или его корешка и корково-спинномозгового пути (на стороне поражения возникает периферический парез или паралич мимических мышц, на противоположной стороне – центральный гемипарез или гемиплегия).
Синдром Фовилля возникает вследствие мозгового инсульта при одностороннем патологическом очаге в нижней части моста мозга и поражении при этом ядер или корешков лицевого и отводящего нервов, а также пирамидного пути (на стороне поражения возникает периферический парез или паралич мимических мышц и прямой наружной мышцы глаза, на противоположной стороне – центральный гемипарез или гемиплегия).
Синдром мостомозжечкового угла наиболее часто возникает вследствие невриномы слуховой порции преддверно-улиткового нерва на пути следования лицевого нерва от ствола мозга до входа в костный канал височной кости (медленно прогрессирующее снижение слуха в дебюте заболевания, мягкие вестибулярные расстройства, признаки воздействия опухоли на корешок лицевого нерва (парез мимических мышц), корешок тройничного нерва (снижение, а в дальнейшем и выпадение роговичного рефлекса, гипалгезия в области лица), мозжечок – атаксия и др.).
Симптомы поражения лицевого нерва в фаллопиевом канале (канал в пирамиде височной кости, начинающийся на дне внутреннего слухового прохода и открывающийся шилососцевидным отверстием) зависят от уровня его поражения:
– поражение лицевого нерва в костном канале до отхождения большого поверхностного каменистого нерва, кроме пареза (паралича) мимической мускулатуры, приводит к уменьшению слезоотделения вплоть до сухости глаза и сопровождается расстройством вкуса на передних ⅔ языка, слюноотделением и гиперакузией;
– поражение лицевого нерва до отхождения стремянного нерва дает такую же симптоматику, но вместо сухости глаза повышается слезоотделение;
– при поражении лицевого нерва ниже отхождения стремянного нерва гиперакузия не наблюдается;
– в случае поражения лицевого нерва в месте выхода из шилососцевидного отверстия преобладают двигательные расстройства.
Вопросы диагностики
Исследование состояние нерва посредством нейровизуализации включает оценку результатов компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) и методов ультразвуковой диагностики (УЗИ). КТ и МРТ диагностика наиболее информативны в оценке краниальных мононевропатий, в частности определения мест компрессии лицевого нерва внутри канала, проходящего в сосцевидном отростке черепа. Методы УЗИ позволяют оценить структуру периферических нервов и изменение стандартных характеристик в зависимости от зоны предполагаемой компрессии. Сочетанное использование методов ультразвуковой диагностики и электрофизиологических исследований позволяют объективно оценить степень вовлечения нерва в патологический процесс и в совокупности с результатами клиники определить выбор наиболее эффективного лечения.
Если симптомы паралича лицевого нерва сопровождаются дополнительной очаговой неврологической симптоматикой или прогрессируют и/или не исчезают в течение долгого времени, необходимо проведение нейровизуализации. МРТ дает информацию о степени воспаления лицевого нерва и дополнительно может обнаружить образования в головном мозге, приводящие к параличу. Паралич Белла обычно имеет довольно типичный курс выздоровления. Примерно 70% больных выздоравливают полностью без лечения, и 85% выздоравливают полностью или почти полностью. У больных, у которых выздоровления не наблюдаются, МРТ может выявить МР-признаки воспаления нерва и исключить наличие внутричерепных образований, таких, как шваннома, гемангиома, менингиома, примитивная или вторичная холестеатома. МРТ с контрастным усилением также имеет прогностическое значение у пациентов с острым идиопатическим параличом лицевого нерва. Из обследованных детей с параличом лицевого нерва МРТ с контрастным усилением показала накопление контраста лицевым нервом в 40% случаев. Если нерв контраст не накапливал, среднее время выздоровления было значительно короче (9,5 нед против 19,3 нед).
В настоящее время нет единой позиции по поводу оптимального времени выполнения нейровизуализации. В клинической практике в настоящее время принято выполнять МРТ/КТ всем пациентам с явлениями невропатии лицевого нерва. Однако в ряде клинических рекомендаций можно встретить указания на целесообразность выполнения МРТ лишь при отсутствии улучшения в течение двух месяцев с момента развития невропатии или при ухудшении состояния пациента. Спазмы лицевой мускулатуры могут быть признаком раздражения лицевого нерва опухолью и являются показанием для назначения МРТ. Выздоровление при невропатии лицевого нерва в зависимости от тех или иных причин при использовании традиционных методов лечения наступает в 40—60% случаев; в 20,8—32,2% случаев через 4—6 нед может развиваться контрактура мимических мышц (сведение мышц пораженной половины лица, создающее впечатление, что парализована не больная, а здоровая сторона).
Неблагоприятными прогностическими признаками являются: полный мимический паралич, проксимальный уровень поражения (гиперакузия, сухость глаза), заушная боль, наличие сопутствующего сахарного диабета, отсутствие выздоровления через 3 нед, возраст старше 60 лет, выраженная дегенерация лицевого нерва по результатам электрофизиологических исследований.
В 1882 г. W. Erb предложил определять тяжесть поражения лицевого нерва по результатам электрофизиологического исследования. Так, различают легкое поражение без изменений электровозбудимости лицевых мышц (длительность болезни не превышает 2—3 нед), среднее – с частичной реакцией перерождения (выздоровление наступает через 4—7 нед) и тяжелое – с полной реакцией перерождения (выздоровление (неполное) наступает через несколько месяцев). «Золотым стандартом» оценки функции лицевого нерва является ЭНМГ. Применение электрофизиологических методов исследования в остром периоде позволяет ответить на ряд основных вопросов (D. C. Preston, B. E. Shapiro, 2005).
Конец ознакомительного фрагмента.
Текст предоставлен ООО «Литрес».
Прочитайте эту книгу целиком, купив полную легальную версию на Литрес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Вы ознакомились с фрагментом книги.
Для бесплатного чтения открыта только часть текста.
Приобретайте полный текст книги у нашего партнера:
Полная версия книги
Всего 10 форматов

