
Полная версия:
Минус висцералка. Программа, которая поможет растопить жир вокруг сердца, печени и почек
Однако, несмотря на корреляцию между ожирением и неалкогольной жировой болезнью печени, в данном случае не всегда уместно говорить о причинно-следственной связи между ожирением и НАЖБП. Подлинная причина НАЖБП гораздо сложнее (и о ней мы подробнее поговорим во второй главе).
Еще одно заболевание, которое тесно коррелирует с НАЖБП, – это диабет. Тот факт, что в ближайшем будущем каждому второму будут ставить диагноз НАЖБП, может шокировать, но если учесть, насколько часто жировая болезнь печени встречается у людей с диабетом второго типа или в состоянии преддиабета, то эта тенденция вполне ожидаема. Если посмотреть на население в целом, то у двух из пяти взрослых людей обнаруживается жировая болезнь печени, а среди больных диабетом ожирение печени встречается у троих из четырех. То есть в одном случае это 40 процентов, а во втором уже 75 процентов вероятности. И большинство из этих людей даже не подозревает о том, что их печень находится под угрозой.
По данным Центров по контролю и профилактике заболеваний США, сегодня у каждого десятого американца диабет, а у каждого третьего – преддиабет9. Другие источники, такие как Международная федерация диабета (МФД), показывают более серьезные цифры – согласно их исследованиям, с диабетом борется каждый седьмой американец10. Ввиду того, что диабет и преддиабет значительно повышают риск развития жировой болезни печени, учитывая, что оба эти заболевания сегодня находятся на подъеме, можно говорить о том, что ожирение печени тоже охватывает все большую долю населения.
Диабет второго типа и жировая болезнь печени связаны настолько тесно, что Американская диабетическая ассоциация обновила стандарты медицинской помощи в 2019 году. Теперь каждого пациента с диабетом второго типа необходимо проверять на наличие жировой болезни печени. На сегодняшний день имеет смысл полагать, что при диабете или преддиабете печень находится в серьезной опасности.
Третья волна: пандемия COVID-19
Коронавирусная инфекция значительно усугубила две описанные ваше тенденции. Отчасти дело в том, что во время карантина и самоизоляции три обстоятельства, которые пагубно влияют на печень, совершенно вышли из берегов. К ним относятся стресс, переедание и злоупотребление алкоголем. Мы стали гораздо меньше двигаться, больше есть обработанных пищевых продуктов и увлекаться алкоголем. И хотя сегодня те времена уже миновали, их последствия до сих пор сказываются на состоянии нашей печени, особенно если какие-то совладающие стратегии, к которым мы прибегали в пандемию, прочно закрепились в нашей жизни и превратились в привычки. Пока мы старались пережить пандемию коронавирусной инфекции, мы пренебрегали здоровьем печени и, вполне вероятно, довели ее до начальной стадии жировой болезни. А если ожирение печени у вас было и до карантина (хотя вы могли об этом и не знать), то ваше заболевание незаметно прогрессировало.
Кроме того, вирус COVID-19 напрямую поражает печень. Нередко у больных коронавирусной инфекцией лабораторное обследование печени приносило плохие результаты, потому как вирус атаковал особые рецепторы на клетках печени и повреждал их. В результате печеночные ферменты «убегали» из клеток, и анализы показывали высокую концентрацию ферментов в крови. Как правило, после успешного лечения коронавирусной инфекции ткани печени регенерировали, не допуская развития хронических или прогрессирующих повреждений – исключения составляют примерно двадцать процентов пациентов, у которых симптомы сохраняются на длительный период. Такую разновидность протекания заболевания называют «долгим ковидом», при которой симптомы держатся от нескольких недель до нескольких месяцев с момента заражения. В 2022 году Центры по контролю и профилактике заболеваний США провели опрос и обнаружили, что у сорока процентов взрослых американцев диагностировали ковид. Из них 20 процентов жаловались на признаки «долгого ковида» – а это более 20,5 миллиона человек только в США.11 По мере того как вирус поражает все большее и большее количество людей, количество заболевших долгой формой коронавирусной инфекцией увеличивается. Этот факт вызывает серьезное беспокойство не только из-за ухудшения качества жизни пациентов, но и ввиду серьезных рисков развития НАЖБП на фоне долгого ковида.
Несмотря на то что кризис, связанный с COVID-19, миновал, коронавирусная инфекция все еще остается частью современной реальности, угрожая повторным заражением, которое, вполне вероятно, может закончиться «долгим ковидом». Следовательно, у нас есть еще одна причина серьезно отнестись к здоровью своей печени.
Давайте рассмотрим длительные последствия коронавирусной инфекции на примере одной из пациенток Кристин. Она питалась по одному из специально разработанных планов для оздоровления печени и добилась немалых успехов – отказалась от продуктов глубокой переработки, стала есть меньше углеводов, улучшила маркеры метаболического здоровья (в данном случае ей удалось уменьшить обхват талии и снизить уровень глюкозы и триглицеридов в крови). Пациентка уже практически вылечила НАЖБП, как вдруг началась пандемия коронавирусной инфекции. Она перестала ходить в офис и начала работать из дома. Постоянный стресс из-за эпидемии и невозможность выйти из дома привели женщину к эмоциональному перееданию. Ее дети тоже не ходили в школу и сидели дома, поэтому, чтобы их было чем покормить на скорую руку в течение дня, она стала покупать много обработанных перекусов, содержащих рафинированные углеводы и сахар. Вскоре она и сама начала питаться этой пищей.
В этих обстоятельствах, в которых в то время оказались многие из нас, она потеряла все, чего успела добиться за время лечения. Ее заболевание печени устремилось в «злую» стадию, а метаболический профиль (особенно уровень сахара в крови и обхват талии) ухудшился.
Кристин перевела пациентку на план с умеренным содержанием углеводов, которого было нетрудно придерживаться, и прогресс не заставил себя ждать. История этой женщины подтверждает, что даже самые совершенные планы питания должны учитывать внешние факторы и любые события, которые могут произойти в жизни человека. Новые стрессогенные факторы вынуждают еще сильнее разнообразить ассортимент планов питания, чтобы вы смогли выбрать тот, который лучше других подойдет под ваши особенности и потребности.
На гребне волны: наши дети
Сегодня серьезные опасения вызывает тенденция распространения жировой болезни печени среди детей школьного возраста. В основном НАЖБП обнаруживают у взрослых после тридцати или сорока лет12, но в последнее время ожирение печени «молодеет» и встречается у детей и молодежи. И при этом необходимо учитывать, что для развития заболевания печени требуется продолжительное время. Обычно для превращения НАЖБП в НАСГ (неалкогольный стеатогепатит, воспаление печени) требуется от одного до трех лет, и еще от трех до пяти лет для перехода НАСГ в фиброз (при котором печеночная ткань рубцуется). Цирроз (при этом заболевании рубцовая ткань замещает значительную часть тканей органа) обычно развивается за двадцать или двадцать пять лет, а следующая за ним стадия – уже рак печени. Таким образом, чем дольше человек болеет ожирением печени, тем выше у него шансы добраться до цирроза и рака, а эти два заболевания можно вылечить только пересадкой печени.
У себя в кабинете Ибрагим все чаще встречается с молодыми людьми от двадцати до тридцати лет с такими заболеваниями печени, которые он привык наблюдать у пятидесяти- и шестидесятилетних. Это результат нарушения метаболического здоровья, которое началось еще в детстве – случается, что пациент к тридцати годам имеет двадцатилетний «стаж» заболевания печени.
Пандемия COVID-19 отрицательно сказалась не только на здоровье взрослых, но и детей. Пока они сидели на карантине и проходили дистанционное обучение, они привыкли мало двигаться и проводить гораздо больше времени перед экранами, из-за чего у многих пострадал процесс обмена веществ. Родители пытались одновременно успевать работать и заботиться о детях дома, либо им приходилось уезжать на работу и оставлять детей одних, что подводило их к принятию непростых решений. Зачастую (и это вполне понятно) родители пытались упростить вопрос с питанием детей и полагались на обработанные, готовые к употреблению продукты – и, к сожалению, именно эти продукты способствовали развитию заболеваний печени.
Как пела Уитни Хьюстон «The children are our future» (Дети – это наше будущее), и с этим не поспоришь. Если современные «нападки» на детское метаболическое здоровье продолжатся в том же темпе, то уже совсем скоро мы можем ожидать всплеска цирроза и рака печени, когда подрастающее поколение достигнет зрелого возраста. Как вы вскоре узнаете, неблагополучная обстановка в печени влечет за собой появление и других заболеваний. Результаты исследований подтверждают, что у детей и молодежи при подтвержденной ранней стадии болезни печени (путем проведения биопсии) значительно повышается риск смертности от разных причин, в том числе от онкологических и сердечно-сосудистых заболеваний13.
Мы понимаем, насколько тяжело принимать эту правду, но нередко у взрослых появляется сильная мотивация изменить питание и образ жизни, когда они понимают, как их привычки влияют на всех членов семьи. Именно поэтому мы разработали семейный план питания, который поможет позаботиться сразу обо всех любимых людях.
Еще не поздно сбить волну
Нам приходится внимать зловещему предзнаменованию: наша жизнь и наше здоровье в опасности, и все, даже стройные люди с хорошим обменом веществ, должны внимательнее относиться к состоянию своей печени. Честно говоря, только люди с отменным здоровьем, которые всегда питаются только цельными продуктами и умеренно потребляют пищу, провоцирующую скачки уровня сахара в крови, могут рассчитывать на ничтожную вероятность развития заболевания печени. Но если вы страдаете от нарушения чувствительности к инсулину, преддиабета, полноценного диабета второго типа или сочетания других метаболических нарушений, таких как повышенный уровень холестерина, высокое артериальное давление или повышенный уровень триглицеридов, то вероятность развития заболевания значительно повышается. Если ваши дети питаются фастфудом и обработанными пищевыми продуктами, и почти не едят фруктов и овощей, и вы считаете нормальной такую диету, состоящую из высококалорийных продуктов с низкой пищевой ценностью, потому как сильный детский организм обладает высокой сопротивляемостью и высокой скоростью обмена веществ, то пришло время изменить свое мнение.
Конечно, то, о чем мы сейчас говорим, может немало удручать. Однако если вы осознали масштабы распространения жировой болезни печени и риски, которым эта болезнь подвергает ваше здоровье, вы уже сделали первый шаг в верном направлении, в отличие от большинства.
Большинство пациентов Кристин обращаются к ней за помощью не по поводу состояния печени. Они хотят получить ее рекомендации как диетолога, чтобы эффективно сбросить лишний вес и восполнить утраченный уровень энергии. Главным образом, они нуждаются в совете по оздоровлению своего рациона.
Всех без исключения пациентов Кристин проверяет на состояние печени, потому что проблемы в этом органе нередко сопровождают прочие метаболические нарушения. И в девяти случаях из десяти она обнаруживает ту или иную степень ожирения печени.
Мы понимаем, насколько людям не хочется слышать о том, что их печень чувствует себя не самым лучшим образом. Однако мы заметили, что как только человек осознает реальную опасность, которая нависла над его печенью, он чувствует мотивацию начать лучше заботиться о своем здоровье и поменять свои привычки как можно быстрее. Возможно, причина проявления сознательности и желания измениться заключается в том, что печень рано или поздно дойдет до точки невозврата, когда спасти жизнь человеку сможет только пересадка органа. Или потенциальным пациентам хочется избежать клейма заболевания печени, потому что оно ассоциируется у большинства только с алкоголиками и людьми, страдающими зависимостью. Другим же новость о состоянии печени служит сигналом к тому, что пришло время заботиться о своем здоровье в целом. Какой бы ни была причина, она играет нам на руку! Мотивация заняться собой позволяет улучшить состояние организма на нескольких фронтах – оздоравливается не только печень, но и другие внутренние органы и системы, связанные протянувшимися по всему телу «дорогами». И чем скорее вы начнете менять себя, тем больше у печени шансов полностью восстановиться и избавиться от ожирения.
Заболевание печени: хороший, плохой, злой
В здоровом состоянии в печени присутствует небольшое количество жира – на его долю приходится примерно пять процентов от нормальных тканей печени. Проблемы в этой области начинаются, если человек слишком часто потребляет продукты с низкой пищевой плотностью, которая в основном состоит из добавленного сахара или простых углеводов. К ним относятся стандартные продукты «западной» диеты, такие как хлебобулочные изделия, макароны, печенье, чипсы, картофель фри, мороженое, ароматизированные йогурты и подслащенные напитки (включая подслащенные кофейные, газированные и энергетические напитки). Кроме того, в такой диете практически отсутствуют овощи и пищевые волокна.
Задача печени – перерабатывать сахара, которые попадают в организм с пищей. Для этого процесса ей требуется в больших количествах использовать АТФ (аденозинтрифосфат), первичную молекулу энергии, которой пользуются клетки для преобразования сахара и жиров. Потребление большого количества углеводов истощает запасы АТФ, поэтому его перестает хватать на переработку жиров, которые начинают накапливаться. Так как печень не в состоянии расщепить жир, чтобы его можно было использовать в качестве топлива, ей остается только запасать его. Он как ненужный хлам в доме, который без долгих размышлений отправляют вылеживаться в подвале.
Как только вы достигнете точки, где доля жира будет составлять от пяти до десяти процентов массы печени, и если вы при этом не злоупотребляете алкоголем и запрещенными веществами, вы дойдете до черты, после которой развивается неалкогольная жировая болезнь печени (НАЖБП). В целом люди осведомлены о том, какими проблемами с печенью угрожает невоздержанность в употреблении алкоголя и психоактивных веществ, но многие не подозревают, что питание и токсины из окружающей среды представляют не меньшую опасность. Сахар вредит печени так же, как и алкоголь. Как говорит Ибрагим, «сахар – это алкоголь, не вызывающий опьянения».
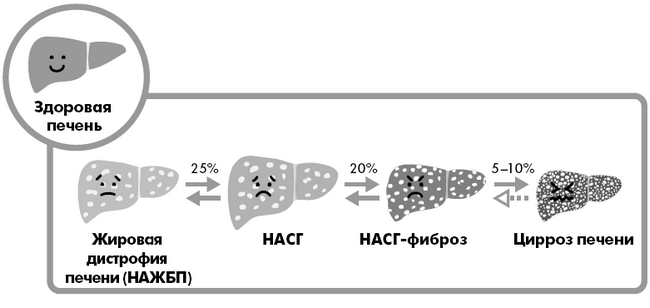
Рисунок 1.3. Стадии жировой болезни печени
Этапы развития жировой болезни печени
Хороший
НАЖБП. В основном протекает бессимптомно, хотя некоторые люди с НАЖБП жалуются на усталость, общее недомогание или слабовыраженную боль в животе с правой стороны. Физическое обследование может выявить увеличение печени, хотя печень увеличивается менее, чем у трети пациентов с НАЖБП. НАЖБП обнаруживается или подтверждается повышенным уровнем печеночных ферментов в анализе крови или благодаря ультразвуковому исследованию, компьютерной томографии или МРТ, которые выявляют значительное присутствие жира в печени.
НАСГ. Единственный верный способ провести границу между НАЖБП и НАСГ – другими словами, определить наличие или отсутствие воспаления в печени в дополнение к ожирению – это биопсия. Несмотря на то что существует научно подтвержденный алгоритм, который по результатам двух анализов крови и возрасту пациента определяет степень прогрессирования заболевания печени (подробнее о нем мы поговорим на стр. 61), мы все же считаем биопсию более надежным методом диагностики. У 25 процентов пациентов с НАЖБП в дальнейшем развивается НАСГ.
Плохой
НАСГ-фиброз. Эта стадия заболевания печени определяется по наличию воспаления и рубцевания. НАСГ-фиброз поражает 20 процентов от всех больных НАСГ.
Злой
Цирроз. На этом этапе слишком большая часть здоровых тканей печени замещается рубцовой тканью.
От 5 до 10 процентов больных НАСГ-фиброзом переходят в стадию цирроза. Обычно на развитие цирроза уходит от двадцати до двадцати пяти лет с момента начала ожирения печени.
Рак печени. У пациентов с циррозом печени, который развился из-за жировой болезни, онкологическая стадия наблюдается у 1 или 2 процентов ежегодно. Хотя риск невелик, все равно пациентам с циррозом необходимо делать УЗИ печени каждые полгода, так как рак печени лучше поддается лечению на ранних стадиях.
Когда к ожирению печени прибавляется воспаление, наступает НАСГ (неалкогольный стеатогепатит, воспаление печени). НАЖБП и НАСГ на ранней стадии, по мнению Ибрагима, считаются «хорошими» этапами развития заболевания, потому что их можно обратить вспять (именно для этого мы написали свою книгу – чтобы помочь вам восстановить здоровье печени). А успешное лечение жировой болезни печени предупреждает развитие сердечно-сосудистых заболеваний.
Со временем в печени накапливается большое количество жира, и воспалительный процесс охватывает ее настолько сильно, что, возвращаясь к аналогии с захламленным жилищем, подвала перестает хватать. Повышается пожарная опасность из-за обилия натолканных в него вещей и невозможности в нем развернуться. Возможность освободить подвал все еще существует, но ее можно потерять навсегда, если вещей станет слишком много.
Когда НАСГ, ожирение и воспаление приводят к рубцеванию печени, болезнь переходит в «плохую» стадию, которая называется НАСГ-фиброз. На этом этапе необходимо уделить пристальное внимание питанию и образу жизни и произвести необходимые изменения как можно быстрее, чтобы притормозить прогрессирование заболевания и даже по возможности восстановить поврежденный орган. «Злой» этап заболевания представляет собой цирроз и рак печени. На этой стадии здоровые ткани печени замещаются рубцовой тканью, и орган теряет способность функционировать. А когда развивается рак, в печени образуются злокачественные клетки, оттуда они перебираются и на другие органы. На «злом» этапе заболевания может потребоваться пересадка печени.
Считается, что лишь небольшой процент пациентов с НАЖБП переходит в «плохую» и «злую» стадию заболевания, но на самом деле этот «небольшой процент» представляет собой внушительное количество людей. Учитывая, что всего в Соединенных Штатах Америки проживает 329,5 миллиона человек, это 6,59 миллиона американцев с фиброзом и от 1,3 до 2,6 миллиона американцев с циррозом печени. Как видите, цифры очень большие.
Насколько хорошо живется вашей печени?
Во второй главе мы предложим вам более точные диагностические инструменты для определения своего метаболического типа, а пока давайте начнем с небольшого опроса, который поможет объективно оценить присутствие факторов риска развития жировой болезни печени. Ведь зачастую достаточно осознать фактическую угрозу заболевания и вредные привычки, которые подпитывают это заболевание, чтобы получить мотивацию изменить свое поведение.
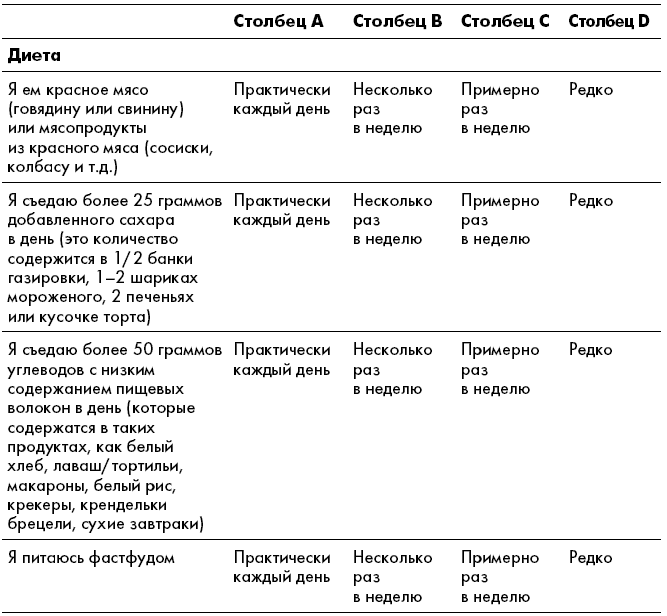
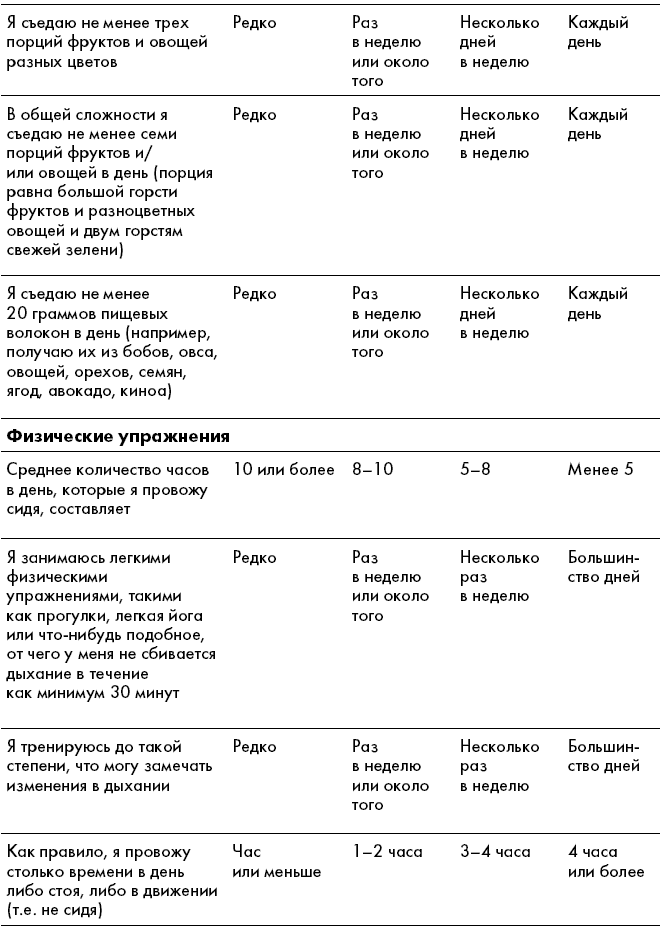
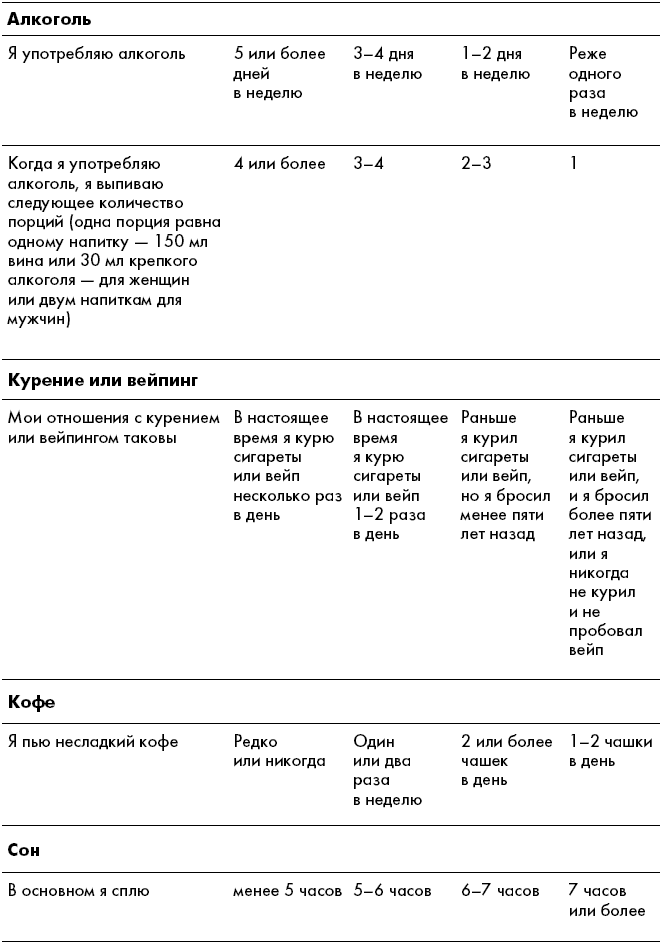
Оценка риска для здоровьяДовольно тяжело точно определить, как повседневная жизнь и привычки влияют на состояние нашего здоровья. На самом деле люди склонны полагать, что ведут себя лучше, чем в действительности, и сводят опасные для здоровья решения к минимуму. Когда пациенты впервые приходят к нам на прием, то нередко сообщают, что «очень хорошо питаются». Но после тщательной проверки практически всегда выясняется, что в этом отношении есть над чем поработать – например, может оказаться, что пациент каждый день пьет сладкие газированные напитки, курит или вообще не включает в свой рацион овощи. Мы разработали этот оценочный лист для того, чтобы вы осознаннее отнеслись к своим привычкам. Вы сможете определить, какие неверные решения требуют повышенного внимания, а также найдете, за что похвалить себя, если вы все делаете правильно. Мы надеемся, что объективный взгляд на укоренившиеся привычки поможет вам в будущем сделать выбор в пользу своего здоровья.
Перед началом работы пообещайте себе отвечать честно и смело. Затем проставьте галочки рядом с каждым пунктом в столбцах, которые оказались вам близки. Напомним, что это не диагностический инструмент, – чтобы точно определить свой метаболический профиль, необходимо учитывать определенные параметры, о которых мы поговорим в третьей главе. Что касается этого опросника, то, чем больше галочек у вас набралось в столбце А, тем выше риск развития неалкогольной жировой болезни печени, а также других хронических заболеваний, таких как диабет второго типа и сердечно-сосудистые заболевания. В этом случае вы оказываетесь ближе к профилю Регенерирующий или Перестраивающийся. Далее последовательность столбцов В, С и D указывает на степень опасности для здоровья печени, где столбец D – наименьшая степень опасности. Чем больше у вас набралось галочек в столбце D, тем лучше себя чувствует ваша печень, и тем ближе вы к профилю Профилактик или Приспосабливающийся.
В конце книги мы предложим вам снова пройти этот контрольный список, чтобы вы смогли визуально оценить свой прогресс – у вас останется меньше галочек в столбце А и В и появится больше в столбцах С и D. Напомним, что ваша цель не заключается в том, чтобы переместить все до последней галочки в столбец D. Как вы вскоре узнаете, мы разработали планы питания на длительный срок, чтобы позитивные изменения приумножались постепенно и не вызывали большого труда. Каждый ответ, который к концу книги смещается из левой части таблицы в правую, – это уже большая победа. Может показаться, что быстрее будет перепрыгнуть через широкий бурный речной поток, но гораздо надежнее перейти вброд, неспеша переступая с камня на камень.
Оценка риска для здоровья печени

Продолжайте читать, чтобы лучше понять, как пища и напитки, а также физические упражнения, управление стрессом и сон влияют на здоровье печени. В следующей главе мы обсудим фактор риска развития жировой болезни печени, который долгое время считался показателем номер один, а именно ожирение. Вы узнаете, что не цифра на весах, а метаболический профиль отвечает за ожирение печени. И именно на этом этапе мы начнем индивидуальную «подгонку» вашего плана по профилактике, лечению или управлению жировой болезнью печени. Будет интересно!
Глава 2
Как вес связан со здоровьем печени и связан ли вообще?
На протяжении многих лет ожирение считалось ведущим фактором риска развития жировой болезни печени. И действительно, похудение замедляет процесс развития ожирения печени и даже способствует полному выздоровлению от этого заболевания.
Но в последние годы ученые пришли к выводу, что ситуация с ожирением не столь однозначна. Не вес и даже не индекс массы тела (ИМТ, который рассчитывается по росту и весу) способствуют развитию жировой болезни печени. Так как многие врачи до сих пор учитывают ИМТ, и вы, скорее всего, тоже знаете свой ИМТ, мы так или иначе будем касаться его на протяжении книги. Однако мы не рекомендуем рассматривать его в качестве определяющего фактора состояния здоровья.
Дело в том, что не у каждого человека с диагнозом «ожирение» и тяжелой степенью ожирения развивается жировая болезнь печени. Также верно и то, что при здоровом весе по всем медицинским параметрам нет никакой гарантии защиты от развития жировой болезни печени.
Для печени гораздо важнее состояние метаболического здоровья, чем количество лишних килограммов. Показатели метаболического здоровья – это уровень сахара в крови, уровень инсулина и липидов (оба вида холестерина и триглицеридов), обхват талии и наличие диабета второго типа. Хотя у жировой болезни печени насчитывается немало факторов риска, о них мы поговорим в этой главе ниже, все же первенство остается за метаболическим здоровьем. К счастью, именно этот параметр лучше всего поддается изменениям (в отличие, скажем, от возраста или от того, чем питалась ваша мама, пока вас вынашивала).
Многое ли зависит от названия?
Метаболическое здоровье считается неотделимым компонентом здоровой печени, поэтому сегодня появилось предложение переименовать неалкогольную жировую болезнь печени (НАЖБП) и неалкогольный стеатогепатит (НАСГ) в метаболически ассоциированную жировую болезнь печени (МАЖБП) и метаболически ассоциированный стеатогепатит (МАСГ). Эта перемена в названии поможет сместить фокус с того, что не вызывает болезнь (с алкоголя) на то, что действительно является ее причиной – метаболическое здоровье. Перемена имени поможет пациентам, врачам и исследователям обратиться к корневой причине заболевания и достичь наилучших результатов.

