
Полная версия:
Нейрореабилитация. Часть 1
Этапная система медицинской реабилитации в Санкт-Петербурге
В соответствии с приказом Министерства здравоохранения Российской Федерации от 29.12.2012 г. №1705н «О порядке организации медицинской помощи по медицинской реабилитации» медицинская помощь по медицинской реабилитации на территории Российской Федерации оказывается в три этапа.
Первый (I) этап медицинской реабилитационной помощи осуществляется в острый период течения заболевания и/или травмы в отделениях реанимации и интенсивной терапии либо в профильных специализированных отделениях медицинских организаций в соответствии с профилем основного заболевания при наличии подтвержденной результатами обследования перспективы восстановления функций (реабилитационного потенциала) и отсутствии противопоказаний к методам медицинской реабилитации.
Второй (II) этап медицинской реабилитационной помощи проходит в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания и/или травмы, поздний реабилитационный период, период остаточных явлений течения заболевания, при хроническом течении заболевания вне обострения пациентам, инвалидам, нуждающимся в наблюдении специалистов по профилю оказываемой помощи, в проведении высокоинтенсивной реабилитации, а также нуждающимся в посторонней помощи для осуществления самообслуживания, перемещения и общения при наличии подтвержденной результатами обследования перспективы восстановления функций (реабилитационного потенциала).
Таким образом, на второй этап медицинской реабилитации направляются только нуждающиеся в круглосуточном наблюдении и самостоятельно не обслуживающие себя пациенты при условии наличия реабилитационного потенциала. Все иные пациенты, нуждающиеся в медицинской реабилитации после выписки из скоропомощного, многопрофильного стационара с I этапа медицинской реабилитации направляются непосредственно на III этап медицинской реабилитации, минуя II этап.
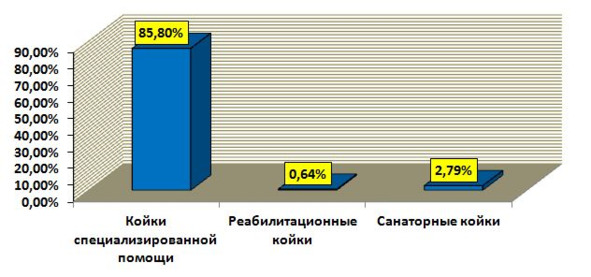
Рисунок 20. Обеспеченность коечным фондом в РФ по данным Коллегии Министерства Здравоохранения от 29.09.2012 г.
Если следовать общепринятым рекомендациям по потребностям населения в койках медицинской реабилитации (Щербаков М. В., 2000 г.): «Целесообразно разворачивать 3—4 койки восстановительного лечения на 10 000 взрослого населения для больных с последствиями нарушения мозгового кровообращения, травм головы и после хирургических вмешательств на головном мозге, последствиями заболеваний и травм спинного мозга, опорно-двигательного аппарата, с заболеваниями позвоночника, с заболеваниями дыхания и кровообращения» (рис. 20).
Зарубежный опыт демонстрирует следующие показатели – число реабилитационных коек на 1000 населения составляет:
· в Испании – 0,05 реабилитационных коек;
· в США – 0,14 реабилитационных коек;
· в Нидерландах – 0,2 реабилитационных коек;
· во Франции – 1,6 реабилитационных коек;
· в Германии – 2,3 реабилитационных коек;
· в Австрии – 2,6 реабилитационных коек.
Третий (III) этап медицинской реабилитационной помощи оказывается в ранний, поздний реабилитационный периоды, период остаточных явлений течения заболевания, при хроническом течении заболевания вне обострения независимым в повседневной жизни при осуществлении самообслуживания, общения и самостоятельного перемещения (или с дополнительными средствами опоры) пациентам, при наличии подтвержденной результатами обследования перспективы восстановления функций (реабилитационного потенциала), в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии медицинских организаций, оказывающих амбулаторно-поликлиническую помощь, санаторно-курортное лечение, а также выездными бригадами на дому.
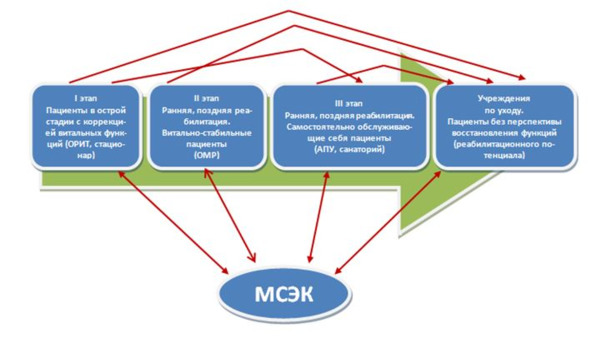
Рисунок 21. Этапная система медицинской реабилитации
Пациентам, имеющим выраженное нарушение функции, полностью зависимым от посторонней помощи в осуществлении самообслуживания, перемещения и общения и не имеющим перспективы восстановления функций, подтвержденной результатами обследования (реабилитационного потенциала), медицинская помощь оказывается в учреждениях по уходу либо службами социального ухода на дому и заключается в поддержании достигнутого или имеющегося уровня функций и приспособления окружающей среды под уровень возможного функционирования пациента (рис. 21).
Общие принципы медицинской реабилитации на каждом этапе существенного отличия иметь не будут.
К основным принципам оказания медицинской помощи по медицинской реабилитации относятся:
– раннее начало мероприятий медицинской реабилитации (с первых суток заболевания);
– междисциплинарное взаимодействие на каждом этапе медицинской реабилитации;
– комплексность программ медицинской реабилитации;
– индивидуальный подход;
– последовательность;
– преемственность;
– непрерывность медицинской реабилитации;
– безопасность мероприятий по медицинской реабилитации.
Комплексный процесс МР может включать в себя комбинацию из различных реабилитационных методов и технологий, к которым относятся:
1. Медикаментозная терапия; коррекция водно-электролитных нарушений; нутриционная поддержка; оценка белково-энергетической недостаточности; энтеральное, парентеральное питание.
2. Кинезиотерапия, лечение положением, вертикализация, механотерапия, терренттерапия, БОС, массаж и др.
3. Методы физиотерапии. Электролечение, водолечение, магнитотерапия, светолечение и др.
4. Методы рефлексотерапии.
5. Методы ортезирования и корсетирования.
6. Методы тренировки мелкой моторики.
7. ADL-training (обучение навыкам повседневной жизненной активности).
8. Методы логопедии и психотерапии. Нейропсихологическое тестирование, релаксация, восстановление речи, глотания, БОС-технологии.
9. Методы инструментальной диагностики. МРТ, КТ, УЗИ, ЭЭГ, вызванные потенциалы и др.
10. Гипербарическая оксигенация.
11. Водолечение. Подводный душ-массаж. Вихревые ванны для рук и ног. Душ Шарко, Виши, восходящий и циркулярный, лекарственные ванны.
12. Разработка, создание и использование доступной среды.
13. Методы оценки биомеханики движений.
14. Методы гирудотерапии.
15. Методы мануальной терапии. Артикуляционные техники, мышечно-энергетические техники, миофасциальный рилиз, краниосакральные техники, висцеральные техники, психосоматические техники.
16. Методы подбора индивидуальных средств помощи при передвижении, ортопедической обуви, ортопедических стелек.
17. Методы медицинского массажа.
18. Галотерапия.
19. Мониторная очистка кишечника.
20. Грязелечение, парафинотерапия, озокеритотерапия и многие другие методы медицинской реабилитации.
Все перечисленные реабилитационные технологии являются лишь малой долей того арсенала возможностей, который имеют специалисты-реабилитологи на каждом этапе оказания медицинской помощи по медицинской реабилитации. Различия будут иметь лишь сами реабилитационные программы, в основу которых закладывается персонифицированный подход к каждому пациенту с учетом особенностей заболевания, функциональных нарушений и дефектов, компенсаторных возможностей организма, показаний и противопоказаний к тому или иному виду лечения и многих других параметров.
Основные понятия в медицинской реабилитации
Для правильного построения процесса медицинской реабилитации и соблюдения основных ее принципов важно четкое и однозначное понимание основных терминов, применяемых в отношении медицинской реабилитации.
Термин «междисциплинарное взаимодействие» уже давно используется в клинической медицине на разных уровнях оказания медицинской помощи и, как правило, применяется в отношении инсультной категории пациентов в процессе проведения лечебно-диагностических и реабилитационных мероприятий. Однако полноценного понимания, что же под собой подразумевает меж- или мультидисциплинарное взаимодействие, в чем его особенности, принципы и преимущества, как определенной реабилитационной технологии, пока нет у большинства клиницистов-реабилитологов.
В приказе Министерства здравоохранения Российской Федерации «О порядке организации медицинской помощи по медицинской реабилитации» от 29 декабря 2012 г. дается следующее определение: «Мультидисциплинарный подход к осуществлению реабилитационных мероприятий – применение комплекса мер медицинского, педагогического, профессионального и социального характера при взаимодействии специалистов различного профиля, включая различные виды помощи по преодолению последствий заболевания, изменению образа жизни, снижению воздействия факторов риска с целью определения цели реабилитации, необходимости и достаточности, продолжительности, последовательности и эффективности участия каждого специалиста в каждый конкретный момент времени течения реабилитационного процесса». Мультидисциплинарный подход осуществляется членами мультидисциплинарной бригады, включающей:
– врачей-специалистов по профилю оказываемой медицинской помощи; врача-терапевта участкового, врача-педиатра участкового;
– врача по медицинской реабилитации;
– врача по лечебной физкультуре и спортивной медицине, врача-физиотерапевта, медицинского психолога;
– по показаниям – врача-рефлексотерапевта, врача мануальной терапии, отделений (кабинетов) реабилитации медицинской организации, отделения (кабинета) физиотерапии, отделения (кабинета) лечебной физкультуры, кабинетов рефлексотерапии, мануальной терапии медицинской организации по заявке врача реаниматолога, врача отделения интенсивной терапии, лечащего врача, врача-специалиста;
– медицинских палатных сестер отделения реанимации и интенсивной терапии, медицинских сестер палатных профильных отделений;
– по показаниям – специалистов, имеющих высшее немедицинское образование в соответствии с требованиями организации деятельности по специальности: по коррекционной педагогике (логопедии), нейропсихологов, инструкторов-методистов по лечебной физкультуре; специалистов по социальной работе;
– по показаниям – врачей функциональной, ультразвуковой, лучевой диагностики, специалистов клинической лабораторной диагностики и др. специалистов, осуществляющих контроль безопасности и эффективности проведения реабилитационных мероприятий в соответствии с порядками оказания специализированной медицинской помощи, настоящим порядком, а также порядками оказания медицинской помощи по лечебной физкультуре, физиотерапии, мануальной терапии, клинической психологии и рефлексотерапии.
Реабилитационная мультидисциплинарная бригада определяет индивидуальную программу реабилитации пациента, осуществляет текущее медицинское наблюдение и проведение комплекса реабилитационных мероприятий. Важным аспектом формирования междисциплинарного взаимодействия при решении лечебно-диагностических и реабилитационных задач является не только привлечение к работе ряда специалистов разного профиля, но и построение их работы в соответствии с принципами конструктивизма и рационализации. Для этого необходимо соблюдение нескольких аспектов работы в междисциплинарной бригаде:
– совместный осмотр и обсуждение пациента;
– четкое распределение ролей;
– интерес к смежным дисциплинам;
– единая цель и идеология;
– интерес каждого специалиста к смежным дисциплинам и представление о методах, используемых другими специалистами;
– равноправие и общая ответственность;
– соблюдение профессиональной этики;
– максимально возможное привлечение к работе междисциплинарной бригады родственников и близких пациента в качестве важного мотивационного фактора.
Как правило, на практике при организации междисциплинарного взаимодействия во время осуществлении мероприятий по медицинской реабилитации приходится сталкиваться с целым рядом организационных проблем, таких как:
1. Отсутствие понимания принципов и методов медицинской реабилитации среди врачей клиницистов, представляющих позицию лечащего врача;
2. Отсутствие должной клинической подготовки у специалистов службы медицинской реабилитации (врачей лечебной физкультуры и спортивной медицины, врачей-физиотерапевтов, врачей рефлексотерапевтов, мануальных терапевтов, инструкторов лечебной физкультуры, психологов, а также сестринского персонала);
3. Отсутствие четкого распределения ролей среди специалистов различного профиля при проведение медицинской реабилитации;
4. Отсутствие преемственности в лечебно-диагностическом процессе и реабилитационном процессе между представителями междисциплинарной бригады;
5. Отсутствие равноправия и общей ответственности при лечении пациента;
6. Недостаток в подготовленных квалифицированных специалистах со знаниями особенностей организации и оказания медицинской помощи по медицинской реабилитации на этапах.
Важно отметить, что именно лечащий врач – специалист по профилю патологии несет юридическую ответственность, как за здоровье пациента и качество оказанной медицинской помощи, так и за своевременную и грамотную организацию работы междисциплинарной бригады. На это указывает статья 1 Федерального Закона Российской Федерации от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»: «Лечащий врач – врач, на которого возложены функции по организации и непосредственному оказанию пациенту медицинской помощи в период наблюдения за ним и его лечения». В приказе Министерства Здравоохранения Российской Федерации от 29 декабря 2012 г. №1705 «О порядке организации медицинской помощи по медицинской реабилитации» сказано: «Лечащий врач специализированного отделения медицинской организации в рамках проведения реабилитационных мероприятий осуществляет следующие функции: диагностику степени повреждения организма вследствие заболевания или травмы (в пределах своей компетенции) и организовывает проведение необходимого обследования и лечения; постоянное наблюдение за изменением состояния пациента и эффективностью проводимых лечебных и реабилитационных мероприятий с соответствующей записью в истории болезни».
Междисциплинарное взаимодействие уже давно доказало на практике свою высокую эффективность в достижении целей медицинской реабилитации в наиболее короткие сроки за счет снижения количества осложнений, связанных с основным заболеванием, четкого контроля специалистами разного профиля безопасности и эффективности мероприятий по медицинской реабилитации и возможности построения процесса медицинской реабилитации пошагово и комплексно. Особенно важное значение имеет организация работы междисциплинарной бригады на I этапе медицинской реабилитации, когда четкое взаимодействие специалистов разного профиля обеспечивает наиболее быстрые темпы адаптации пациента к физическим нагрузкам, способствует расширению его двигательного режима и снижает до минимума риск развития осложнений, связанных с гиподинамией и клиническими особенностями течения основного заболевания.
Реабилитационный диагноз – диагноз, отражающий критерии оценки функциональных последствий заболевания (травмы), включающий в себя описание возникшего повреждения и последовавших за этим нарушений бытовых и профессиональных навыков; ограничения активности и участия в значимых для индивида событиях частной и общественной жизни; влияния факторов окружающей среды, облегчающих или осложняющих выполнение основных функций. Реабилитационный диагноз должен включать как клинико-функциональный диагноз, отражающий характер и выраженность анатомо-физиологических и функциональных нарушений, так и характеристику нарушений привычной жизнедеятельности. Реабилитационный диагноз устанавливается на основании глубинного реабилитационного обследования пациента, выявления функционального дефицита, оценки компенсаторных возможностей организма, степени приспособленности к социально-бытовой среде, владения трудовыми и бытовыми навыками. Постановка реабилитационного диагноза – одна из важнейших задач, которая ставится перед междисциплинарной бригадой. В процессе формулировки реабилитационного диагноза рекомендовано использовать Международную классификацию функционирования (МКФ). Как классификация, МКФ системно группирует различные домены индивида с определенным изменением здоровья (например, указывает, что индивид с заболеванием или расстройством делает или способен делать). Функционирование является общим термином для констатации положительного или нейтрального аспектов функций организма, активности и участия, точно так же термин ограничения жизнедеятельности относится ко всем нарушениям, ограничениям активности и ограничениям возможности участия. Кроме того, МКФ содержит перечень факторов окружающей среды, которые взаимодействуют со всеми этими категориями. Таким образом, она позволяет пользователю практически отразить профиль функционирования и ограничений жизнедеятельности индивида, отраженный в рамках различных доменов. МКФ принадлежит к «семье» международных классификаций, разработанных Всемирной Организацией Здравоохранения (ВОЗ), которые применимы к различным аспектам здоровья. «Семья» международных классификаций ВОЗ обеспечивает общие правила кодирования широкого круга информации, связанной со здоровьем (например, диагноз, функционирование и ограничение жизнедеятельности, основание для обращения за медицинской помощью), и использует стандартизованный общий язык, позволяющий общаться по проблемам, связанным со здоровьем и здравоохранением, во всем мире в различных дисциплинах и отраслях науки. МКФ – это многоцелевая классификация, разработанная для использования в различных дисциплинах и областях. Ее специфические цели могут быть определены как следующие: обеспечить научную основу для понимания и изучения показателей здоровья и показателей, связанных со здоровьем, результатов вмешательств и определяющих их факторов; сформировать общий язык для описания показателей здоровья и показателей, связанных со здоровьем, с целью улучшения взаимопонимания между различными пользователями: работниками здравоохранения, исследователями, администраторами и обществом, включая людей с ограничениями жизнедеятельности; сделать сравнимой информацию в разных странах, сферах здравоохранения, службах и во времени; обеспечить систематизированную схему кодирования для информационных систем здоровья. МКФ в руках специалистов-реабилитологов – это, прежде всего унифицированный всеобъемлющий инструмент для постановки реабилитационного диагноза. Четко определенный и грамотно сформулированный (на основе принципов и позиций-доменов МКФ) реабилитационный диагноз – залог правильно построенной реабилитационной программы. Использование МКФ в большой мере зависит от ее практической выгоды, широты охвата, с которой она может служить как измеритель состояния служб здравоохранения посредством показателей, основанных на потребительской оценке эффективности; степени, с которой она применима для проведения международных сравнений между культурами, для уточнения потребностей, источников планирования и исследований. МКФ напрямую не является средством политики. Однако ее использование вносит положительный вклад для определения политики, снабжая информацией, которая помогает определять курс здравоохранения, обеспечивать равные возможности для всех людей и поддерживать борьбу против дискриминации из-за ограничений жизнедеятельности.
Для МКФ возможна дальнейшая разработка множества вариантов использования и удовлетворения потребностей. Необходимо заметить, что ВОЗ и его центры сотрудничества проводят дополнительную работу, чтобы удовлетворить эти потребности.
МКФ принадлежит всем, кто ее использует. Это единый документ, принятый на международной основе. Она служит для того, чтобы получить больше информации, касающейся таких явлений как ограничения жизнедеятельности и функционирование, и достичь широкого международного консенсуса. Для достижения признания многочисленными национальными и интернациональными сообществами ВОЗ будет принимать все усилия, чтобы сделать ее удобной для пользователей и сопоставимой с процессами стандартизации, которые положены в основу Международной Организации Стандартов.
Возможные будущие направления развития и применения МКФ можно суммировать следующим образом.
– продвижение использования МКФ на уровне стран для развития национальных баз данных;
– создание международного банка данных как основы для выполнения международных сравнений;
– определение алгоритмов, которые могут быть использованы для социальных выплат и пособий;
– изучение ограничений жизнедеятельности и функционирования членов семей (например, изучение ограничения жизнедеятельности третьего лица вследствие изменения здоровья других лиц);
– разработка составляющей личностные факторы;
– разработка точных действующих определений категорий для исследовательских целей;
– разработка оценочных методов для идентификации и измерений; 29
– обеспечение практического применения компьютерными средствами и формами регистрации;
– установление связей с концепциями качества жизни и измерения субъективного благополучия;
– исследования по сравнению лечебных или других вмешательств;
– внедрение в научные исследования для сравнения различных изменений здоровья;
– разработка учебных материалов по использованию МКФ; создание по всему миру учебных и справочных центров МКФ;
– дальнейшее изучение факторов окружающей среды для достижения необходимой детализации при описании стандартизованного и реального окружения.
Реабилитационная цель – планируемый, специфичный, измеримый, реально достижимый, определенный по времени результат проведения реабилитационных мероприятий. Определяется при мультидисциплинарном обсуждении состояния пациента при участии самого пациента.
При составлении реабилитационной программы важно задать на каждом этапе реализации мероприятий по медицинской реабилитации четко сформулированные, максимально конкретизированные и определенные по времени реабилитационные цели, которые в свою очередь будут служить определенными индикаторами эффективности проводимых лечебных мероприятий. Реабилитационная цель – сугубо индивидуальный аспект мероприятий по медицинской реабилитации, и выбор цели должен во многом зависеть как от возможностей и желания самого пациента, так и от социально-бытовой среды, в которой находится пациент, его трудовой принадлежности и перспектив не только к общему восстановлению, но и возвращению к труду. Формулировка реабилитационной цели в первую очередь соотносится с реабилитационным потенциалом пациента.
Реабилитационный потенциал
Реабилитационный потенциал, или реабилитационный прогноз (перспектива восстановления функций), – медицински обоснованная вероятность достижения намеченных целей медицинской реабилитации в намеченный отрезок времени с учетом характера заболевания, его течения, индивидуальных ресурсов и компенсаторных возможностей при сохранении стабильного соматического и психического состояния пациента, его высокой мотивированности по отношению к предстоящему реабилитационному лечению.
Таким образом, реабилитационный потенциал является комплексом биологических и психологических характеристик человека, а также социально-средовых факторов, позволяющих в той или иной степени реализовать его потенциальные способности.
1. Высокий реабилитационный потенциал предусматривает полное восстановление или высокую степень восстановления нарушенных функций организма в процессе проведения реабилитационных мероприятий в намеченный отрезок времени.
2. Умеренно выраженный реабилитационный потенциал предусматривает частичное восстановление нарушенных функций организма в процессе проведения реабилитационных мероприятий в намеченный отрезок времени.
3. Низкий реабилитационный потенциал свидетельствует об отсутствии или незначительной степени восстановления нарушенных функций организма в процессе проведения реабилитационных мероприятий в намеченный отрезок времени.
Уровень реабилитационного потенциала при патологии нервной системы базируется на оценке нарушений различных функций организма, характеризующих тяжесть поражения.
Определение реабилитационного потенциала является важнейшей составляющей проведения мероприятий по медицинской реабилитации не только в рамках установления прогноза и правильного построения реабилитационной программы, но и для адекватной организации реабилитационного процесса. Оценка реабилитационного потенциала предусматривает определение, помимо клинико-функциональных особенностей индивидуума, его соматоличностных способностей, сохранившихся вопреки заболеванию или дефекту и служащих предпосылкой для коррекции и восстановления нарушенных функций, а также прогнозирования уровня возможности восстановления или компенсации имеющихся ограничений. Она включает определение уровня физического развития и физической выносливости, уровня психоэмоционального развития и устойчивости, определение социально-психологического состояния с учетом общего развития и запаса знаний, особенностей личности, состояния и устойчивости психических процессов, уровня микросоциальной адаптации, определение социально-трудового статуса, определение социально-средовой ситуации, уровня сохранности социально-бытовых навыков, социальной и трудовой активности.

